先聽聽AI怎麼看



新生兒髖關節發育不良篩檢黃金期為出生6個月內 醫界呼籲提升早期篩檢率避免後期行動障礙
新生兒髖關節發育不良(Developmental Dysplasia of the Hip, DDH)是常見卻容易被忽視的先天性疾病。醫界及多國健康政策建議,嬰兒應在出生6個月內接受髖關節篩檢,以避免未及早發現而引發跛行、疼痛及行動障礙等嚴重後遺症。由於新生兒無法主動表達不適,外觀多無明顯異狀,家長與醫護人員常難察覺病情。醫師強調,結合理學檢查與超音波影像評估,有助早期診斷與治療,國際間亦推廣標準化篩檢流程,以降低長期醫療負擔。
疾病特性與篩檢技術演進
DDH指髖臼與股骨頭發育異常,包含關節鬆弛、半脫位甚至完全脫位,可能導致長短腿差異與髖關節提早退化。台灣發生率約千分之一點五,且一般嬰幼兒期無明顯疼痛,常被忽略。過去以醫師徒手理學檢查(如Barlow、Ortolani測試)為主,但受操作者經驗影響較大,敏感度有限。
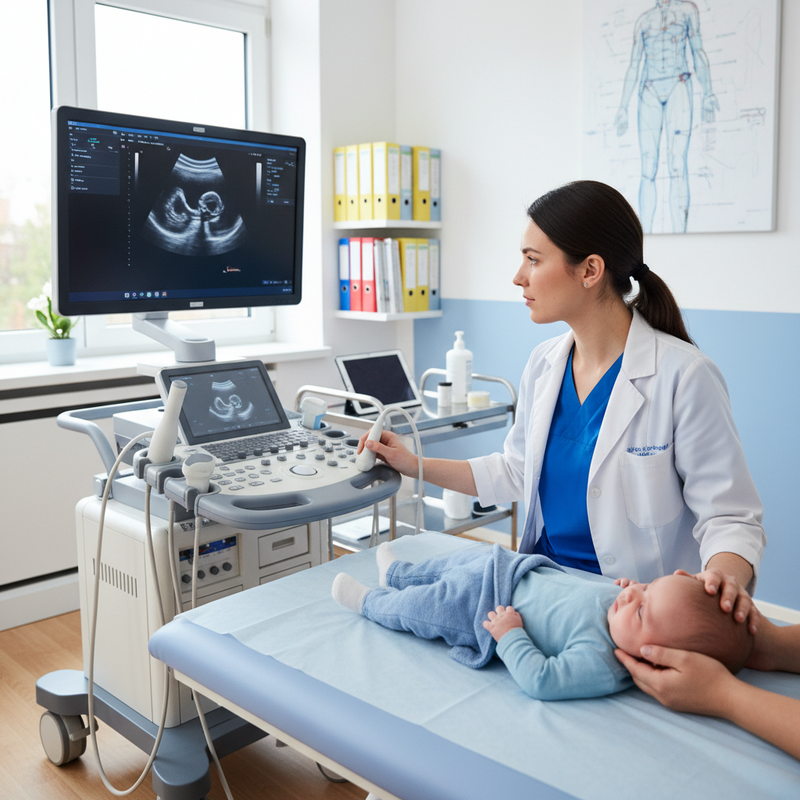
超音波檢查的應用成為早期篩檢關鍵,尤其適用於4至6個月大骨化尚未完成的新生兒,可更精確評估關節結構。醫界普遍認為6個月內是黃金治療期,透過吊帶矯正(Pavlik Harness)成功率高,提早介入可避免複雜手術和長期後遺症。此外,正確的包巾抱姿,如雙腿屈曲外展,已被證實有助髖關節正常發展;相反地,束縛雙腿直伸可能加劇患病情形。
國際及台灣篩檢政策與實務推動現況
多國將DDH納入新生兒健康篩檢項目,推動相關公共衛生政策及醫療標準化流程。國際間強調跨專業團隊合作(兒科、骨科、放射科),並加強對高風險族群(如家族史、臀位產嬰兒)監測。
台灣醫療院所積極取得DDH疾病照護品質認證,主張重視早期超音波篩檢與建立精準分流機制。健保目前多僅涵蓋常規理學檢查,髖關節超音波仍屬部分自費項目。部分醫院結合自費篩檢與衛教推廣,成功提升篩檢率。醫療端也利用吉祥物、VR教學等創新工具,加強家長與醫護的識能與治療配合度。
未治療風險與社會影響
若延遲至嬰兒學步期後才診斷,治療難度大增,可能須接受閉合或開放手術,甚至截骨術;同時增加跛行與髖關節功能受損風險。長期來看,未及早治療患者成年後全髖關節置換比例較高,對個人生活品質及社會醫療支出造成沉重負擔。
從家庭層面觀察,早期篩檢有助避免孩童成長過程中反覆就醫與生活限制,減少照護焦慮。醫療產業因技術提升與跨科協作加強,能提供更完整疾病管理服務。政策方面,如何在普及篩檢與針對高風險群篩檢之間取得平衡,是衛生主管機關目前急需面對的課題。
專家觀點與未來展望
醫學專家再度強調,出生至6個月內是DDH最佳治療期,建議結合超音波提高診斷準確度,特別是對無明顯理學異常且無家族史的嬰兒也應積極篩檢。國際上對普及篩檢效益仍有討論,但高風險針對性篩檢已獲普遍認同。
未來若台灣能將髖關節超音波納入健保常規給付,將大幅提升篩檢普及率與可及性。標準化影像判讀、AI輔助風險評估系統以及跨科合作模式預期更趨成熟。此外,持續深化家長及醫療人員衛教,推廣科學包巾抱姿,有望降低DDH發生率及嚴重度。
目前雖缺乏中央衛生主管機關針對DDH篩檢的全面政策公告,但醫療界與專家團體持續推動認證與教育,是促成早期發現與介入的關鍵。

▲ 新生兒髖關節篩檢示意,結合理學檢查與超音波影像,助於早期診斷及治療。(示意圖來源:台北榮總兒童骨科)
【延伸閱讀建議】建議可參考228連假最後一天國道國1、國3及國5多路段壅塞,高公局推管制與智慧疏運措施了解更多台灣近期交通與公共政策趨勢。







